Mirá acá el video de la entrevista
Lunes 14.09.2020
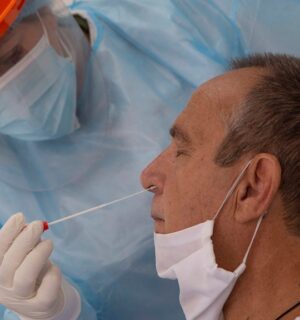
EMILIANO COTELO (EC) —Ayer 13 de setiembre se cumplieron seis meses del inicio en Uruguay de la emergencia sanitaria por la pandemia del nuevo coronavirus. En general nuestro país es destacado por la forma como ha mantenido esta crisis bajo control. De todos modos, en las últimas semanas vimos que volvía a subir la cantidad diaria de nuevos contagios, que ha estado entre 15 y 20, y que el número de casos activos de covid-19 se ubicaba cómodamente por encima de los 200.
¿Cómo es entonces la situación al día de hoy, según el análisis de los especialistas? ¿Estamos corriendo riesgos de un retroceso fuerte? ¿Cómo impactó la Noche de la Nostalgia? ¿Qué puede pasar con el desarrollo de la Expo Prado? ¿Cómo se prevé manejar los próximos desafíos, por ejemplo las elecciones del 27 de setiembre, la reapertura gradual de la frontera, la temporada turística de verano?
Vamos a conversar de algunos de estos temas con la doctora Lucía Alonso. La doctora Alonso es epidemióloga, integra el Grupo Asesor Científico Honorario (GACH) de la Presidencia de la República y también el Comité de Emergencia para Covid que asesora al director general de la Organización Mundial de la Salud (OMS), es profesora adjunta en el Departamento de Medicina Preventiva y Social de la Facultad de Medicina de la Universidad de la República y fue directora de Epidemiología en el Ministerio de Salud Pública (MSP) entre 2018 y este año 2020, hasta hace pocos días.
Empecemos por la pregunta que yo dejaba planteada en la introducción: en síntesis, ¿cómo definen ustedes la situación actual, teniendo en cuenta los números que hemos visto en los últimos días?
LUCÍA ALONSO (LA) —La situación es lo esperable para lo que es nuestro país y la realidad del evento a nivel regional y local. Lo que estamos observando es lo que esperábamos observar: es un evento que fluctúa en el tiempo, por momentos hay mayor cantidad de casos, hay momentos más apagados, pero dentro de un control desde el punto de vista epidemiológico bastante claro.
EC —La cantidad de personas cursando la enfermedad, que casi llegó a cero en algún momento en estos seis meses –yo revisaba para atrás y veía por ejemplo que hubo 20 casos activos nada más el 18 de junio–, que en la primera quincena de julio andaba por debajo de 100, se movía en 60, 70, 90, hoy está cómodamente por arriba de 200, 250 ayer. Y los números de casos nuevos diarios, ayer fueron 28. ¿Entonces?
LA —Básicamente hay que tener dos grandes consideraciones. La primera es que a medida que los números de un evento bajan se vuelven un poco más volátiles, es decir que la variabilidad crece. No es lo mismo manejar un evento del escenario de cientos de miles o millones de casos, en los cuales permanece más estable, que cuando uno se acerca a 20, 30 y 40, tiende a fluctuar mucho más. Y nosotros como país pequeño estamos acostumbrados a esas reglas de los números pequeños.
EC —Ahí tú estás hablando de los casos nuevos por día, ¿por ejemplo?
LA —Sí, es natural pensar que si un día hubo 10 casos y al día siguiente hubo 20 eso es un descontrol, sin embargo no lo es en términos epidemiológicos, porque lo que observamos son tendencias que nos marquen que algo está pasando y que excede la capacidad de respuesta. Y eso no se ha observado prácticamente en ningún momento del evento desde el inicio; si bien ha habido brotes grandes, todos fueron relativamente rápidamente controlados.
EC —Y esto que yo decía de la cantidad de casos activos, ¿qué significa que ande por 250 cuando en algún momento estuvo cerca de 0?
LA —Significa que este evento va probablemente a tener ese comportamiento en ondas, como si fueran olas del mar. Tuvimos una primera gran ola cuando el evento comenzó, luego otras más pequeñas sucesivas y seguramente eso es lo que veamos de ahora en más. Ese número de casos activos es semejante al que hemos tenido en “olas” anteriores y es razonable volver a tener eventos de ese tipo en el futuro. No debemos esperar un cero definitivo porque este evento ha llegado para quedarse hasta que contemos con una herramienta efectiva de control.
EC —Hay otra cara de esto que tengo que agregar a la parte numérica: también es cierto que en CTI hoy tenemos una sola persona y en cuidados intermedios ninguna.
LA —Exacto, tenemos una proporción de pacientes graves baja, también por una razón de escala. Ustedes están al tanto de la información regional, las Américas es la región del mundo más golpeada con la pandemia, de los 28 millones de casos del mundo, 14 pertenecen a la región de las Américas, ese es el escenario que está planteado. Evidentemente vamos a tener situaciones de este tipo y no debería llamarnos la atención. Como nuestra escala es pequeña y la proporción de pacientes que requieren cuidados intensivos o intermedios es muy baja, una de cada diez personas va a requerir internación en algún nivel de atención, solamente 3 % van a requerir cuidados intermedios intensivos. Entonces, en la medida en que no tenemos un número grande de casos, es lógico que el vértice de esa pirámide sea pequeño. En este momento no deberíamos esperar un número grande de casos.
EC —Hace pocos días, creo que fue la semana pasada, el ministro de Salud Pública, Daniel Salinas, decía “algo pasó en el entorno de la Noche de la Nostalgia; antes del 25 de agosto teníamos seis casos por día, a partir de la semana de la Noche de la Nostalgia pasamos a 15, 16, 14”, y ahora estamos en 28. Había mucha preocupación con la Noche de la Nostalgia y las consecuencias que podía traer. ¿Cuál es la evaluación a esta altura? Ya han pasado cómodamente las dos semanas.
LA —La mayoría de los eventos secundarios de esa situación, de esa fecha de fiesta, ya ocurrieron seguramente y lo que queda es el rezago de ese evento. Por el impacto que tuvo ya lo visualizamos. De cualquier forma, así como les decía que no podemos esperar un cero definitivo porque no están dadas esas condiciones ni aquí ni en ninguna parte del mundo, tampoco podemos esperar que no haya más transmisión cuando hay más interacción entre las personas. Y es razonable que así sea, porque los países, con un ritmo mayor o menor, van abriendo su actividad lentamente, algunos con más ímpetu, otros con menos. En la medida en que el número de interacciones entre personas aumente, es lógico que haya más casos secundarios como los hay de otras enfermedades, virus respiratorios, digestivos, etcétera.
EC —Sí… Cuesta adaptarse a esa forma de interpretar las cifras, en principio tendemos a saltar cuando vemos números “más altos” que los de días anteriores.
LA —Sí, es razonable, pero en esto no aplica esa lógica de que dos puntos hacen una tendencia, es bastante más complejo que eso.
EC —Tengo tres preguntas a propósito de cómo manejar los números, porque hasta es un desafío para nosotros como periodistas, en los medios de comunicación, cuando aparece el reporte diario cada noche del Sistema Nacional de Emergencia (Sinae). ¿Qué hacemos, cómo contextualizamos esa información? Se me ocurren estas preguntas. ¿Puede decirse que no es preocupante tener 15 o 20 casos nuevos en un día y que en todo caso lo que hay que observar es si esos enfermos son enfermos graves?
LA —Puede decirse que eso es bastante esperable y es una baja carga de enfermedad si uno compara con otros países de la región que están en problemas mucho más serios. Nosotros tenemos una situación que permite dar pasos hacia la reapertura, cosa que la mayoría de los países no pueden hacer. Es esperable. Lo que preocuparía sería un cambio drástico del comportamiento del evento, que no estamos viendo ni estamos anticipando. De cualquier forma, si las medidas que la gente hoy cumple se dejaran de cumplir, por supuesto que el escenario sería otro absolutamente distinto.
EC —Pero también convendría saber –no siempre lo tenemos– esos casos nuevos cómo son, cómo están esas personas, si simplemente aparecen en la estadística porque se les hizo el hisopado y les dio positivo pero no tienen ningún síntoma, esa es una posibilidad, o si ya están sufriendo algún tipo de afección.
LA —Sí, pero si bien eso es así, es la primera vez que estamos observando un fenómeno de esta naturaleza con un contador a tiempo real que todo el tiempo nos está recordando que mejoramos y pasamos de 13 a 11, empeoramos y pasamos de 13 a 15. Eso no lo vemos en otros eventos. Para que se hagan una idea de magnitud contextual, la mortalidad por covid en Uruguay anda en el entorno del 1 por 100.000 y si comparamos con algo que todos conocemos y de lo cual no tenemos contador diario, las enfermedades cardiovasculares por ejemplo andan en el entorno de 200 por 100.000, el cáncer mata más de 200 por 100.000. No es en demérito de la importancia del evento, es para tener una idea. Si tuviéramos un contador diario de la gente que muere por siniestros de tránsito, suicidio, cáncer, enfermedad cardiovascular, enfermedad respiratoria crónica, diabetes, estaríamos todos muy consternados.
EC —Esa aclaración es muy importante, porque hay un desafío desde el punto de vista de la comunicación, del monitor diario y de la traslación a la población. En el último reporte epidemiológico que tiene publicado el MSP, que es de la semana pasada, no está 100 % actualizado, evaluando todo lo que ha ocurrido desde el 13 de marzo, por ejemplo, dice: “De cada 10 casos, 9 requieren simplemente manejo ambulatorio y 1 algún tipo de cuidado hospitalario”.
LA —Exactamente, es así. Epidemiología está produciendo un volumen de información muy interesante también para el GACH, para poder analizar la evolución del evento. Tenemos insumos muy ricos allí de cómo se está comportando. Los hombres tienen un riesgo mayor de evolucionar a la gravedad que las mujeres; si bien las mujeres se enferman más, los hombres tienden a agravarse más fácilmente que las mujeres, y el riesgo está relacionado directamente con la edad, los jóvenes y adultos jóvenes difícilmente requieren internación, por encima de los 65 años eso va creciendo en forma probablemente exponencial y por encima de los 80 el riesgo es mucho mayor. Esa es la razón por la cual el énfasis se pone en los grupos de riesgo. Esa es la situación que tenemos hoy y es bastante beneficiosa, como tú decías, con relación a otros países que están en problemas.
EC —Otra duda podría ser esta: ¿no es dramático tener unos 200, 250 casos si podemos hacer efectivamente el rastreo epidemiológico?
LA —Esa es una buena definición. En esto varios países perdieron pisada en algún momento por un tema de escala también, pero con ese número de casos podemos seguir haciendo ese trabajo, que creo que se está haciendo muy bien y es en parte la razón de nuestro éxito: la efectividad del rastreo de contactos, la capacidad diagnóstica y el seguimiento de los prestadores de salud. Eso ha sido un factor fundamental.
EC —Supongo que la preocupación de algunas personas ante estos números de los últimos días también puede estar condimentada por lo que ocurre en Europa, lo que estamos viendo en las noticias que llegan por ejemplo de España, con esos rebrotes fuertes que se han dado. Entonces surge o puede surgir la pregunta: ¿no habrá sido un error reabrir como hemos reabierto una serie de actividades?
LA —El problema de este evento, que como tú decías es tan difícil de comunicar y trasmitir, es que las olas son asíncronas, es como si fuera una ola que arranca en un lugar y va llegando a todo el mundo. En la medida que pasa la primera ola, los países que iniciaron empiezan a tener de nuevo situaciones, porque susceptibles de enfermar todavía tenemos suficientes en todo el mundo como para seguir un rato más. Entonces esos países que luego de haber tenido un control inicial reinician la actividad y vuelven a tener transmisión lógicamente están bajo la lupa, pero es lo esperable, porque en la medida en que deben abrir su actividad porque de lo contrario la gente no va a tener un empleo al que volver, porque la depresión es una realidad, porque el aislamiento social es una realidad, porque la pérdida de contacto con el sistema educativo es un problema grave y real, en la medida en que esos factores movilizan hacia la reapertura lógicamente va a haber reinicio de transmisión. Lo que estamos esperando es que podamos contar en algún momento con una herramienta, una vacuna por ejemplo, y mientras tanto ir controlando efectivamente los brotes que pueden ir ocurriendo, como lo hacemos con tantas otras enfermedades que nos afectan.
EC —Uruguay viene siendo observado con mucha atención desde el exterior por el manejo de la pandemia, sabemos que en algunos de esos análisis se pone a nuestro país como modelo, como referencia, pero ¿podemos traducir esto en números? ¿Cómo estamos en la comparación internacional con nuestras estadísticas de covid-19?
LA —En términos de incidencia, claramente Uruguay se comporta como un país de baja incidencia.
EC —¿Qué quiere decir incidencia? Manejemos cada uno de esos conceptos.
LA —La incidencia tiene que ver con el número de nuevos casos en un período determinado en un lugar. En el caso de Uruguay, ese reporte diario del Sinae de cuántos casos nuevos hay, 15, 20, etcétera. Ese número sobre la población del Uruguay nos da una tasa de incidencia por 100.000 habitantes. Esa tasa es una de las más bajas de la región y ha sido así desde el principio. Las razones para eso las podemos conversar, es bastante entreverado y complejo de analizar, pero existen algunos factores que podrían explicarlo.
EC —Pero veamos en este momento la comparación de números, la comparación de indicadores.
LA —La incidencia está muy por debajo de lo que ocurre en la región y en el mundo, sin duda. En lo que refiere a la gravedad, lo que llamamos la virulencia en la gente, qué proporción de pacientes se agravan o se mueren, estamos dentro de los estándares internacionales. La letalidad al día de ayer andaba en el entorno del 3,2 %, eso significa que de cada 100 personas que enferman, 3 fallecen a causa de la enfermedad. Aquí hay que hacer una breve aclaración, que es un problema metodológico que no solo afecta a Uruguay, sino a todo el mundo, que es cómo contabilizamos las muertes. Lo damos un poco por sentado cuando decimos murieron 100, murieron 200, pero no es tan simple. No todos los países contabilizan sus muertos de la misma forma, puede pasar que un país reporte sus muertos por y con indistintamente, pero no es lo mismo morir de covid que morir con covid.
EC —No es lo mismo morir de covid que morir con covid. ¿Cómo es esa distinción?
LA —Lo que sucede en muchos países es que por ejemplo una persona es diagnosticada hoy, tiene un resultado positivo de covid, a los tres días muere accidentalmente o por una enfermedad que ya tenía o por otra condición y en muchos casos esas muertes se contabilizan como muertes covid cuando en realidad son muertes con covid pero no fue el covid que llevó a la muerte. Entonces lo que nos interesa realmente es aquellos que fallecieron como consecuencia de la infección por el virus SARS-CoV-2. Uruguay tiene un comité que audita las muertes para incluir aquellas que corresponde incluir y estamos en el entorno de 3 %, si bien si contabilizáramos la enorme proporción de personas que cursan la infección sin síntomas ese número bajaría por debajo del 1 % a nivel mundial, es decir que de todos los que se infectan mueren menos del 1 %. De aquellos que se enferman clínicamente, con síntomas, fallecen en el entorno del 3 % y esos están básicamente constituidos por personas añosas y con comorbilidades prácticamente en el 100 %.
EC —Eso lo veía en el reporte epidemiológico del ministerio también, el 100 % de los fallecidos presentaban comorbilidades.
LA —Exactamente. De la misma forma que existen indicadores que reflejan por ejemplo la capacidad diagnóstica de un país, porque lo que nosotros reportamos como incidencia, nuevos casos, está atado indisolublemente a la capacidad diagnóstica que tiene un país. Entonces si un país reporta pocos casos puede ser que realmente tenga pocos casos o puede ser que sencillamente no tiene la capacidad de diagnosticarlos. No es el caso de Uruguay, que tiene una de las razones de tests per cápita más altas de la región y probablemente del mundo también con relación a nuestra población.
EC —¿Con ese panorama es suficiente? ¿Qué otro indicador podríamos tomar para terminar de hacer esta comparación, para ubicar Uruguay en el mundo en el manejo de la emergencia sanitaria?
LA —Prácticamente, en términos epidemiológicos, son esos los que manejamos. Después están los indicadores asociados al sistema de salud, las capacidades instaladas, los recursos humanos, por ejemplo médicos y enfermeros por habitante, camas por habitantes, que es crítico, porque uno puede tener miles de ventiladores, pero si no tiene enfermería entrenada y capacitada en el manejo de esos pacientes, no va a poder hacer frente a ese problema. Entonces hay una serie de indicadores que tienen que ver con lo epidemiológico y otros que tienen que ver con qué capacidad tiene el país de dar respuesta a este evento, ahí también se juega gran parte del partido.
***
EC —Durante la pausa leí algunos mensajes de los oyentes que se refieren a las preguntas, a los temas que conversamos en el primer segmento. Por ejemplo, Luis, de Maldonado, dice que “hay que relacionar la cantidad de casos con la cantidad de tests realizados. Más allá de alguna excepción en esa tasa, estamos por debajo del 1 % con cierta estabilidad. Cada mes se hacen más tests, por lo cual es lógico que en números absolutos aumente la cantidad diaria de casos”. ¿Efectivamente este es un enfoque importante?
LA —Es así, usamos tasas justamente por eso, las frecuencias absolutas no son la mejor forma de expresar este tipo de eventos. Y la positividad en el caso de Uruguay es una de las más bajas del mundo, anda en torno de 0,8, 0,9, excepcionalmente llegó a 1. Quiere decir que se necesita hacer muchos más tests para encontrar un caso positivo. Hay países en los que la positividad puede llegar al 50 %, quiere decir que su capacidad de testeo está sumamente limitada o tienen un problema de transmisión importante. Eso no está pasando en Uruguay, no ha pasado aún.
LA —Después, como yo hacía preguntas a propósito del impacto de la Noche de la Nostalgia, de la que se habló tanto, con respecto a la cual hubo tanta prevención, tanta advertencia, incluso de parte del gobierno, Miguel hace notar que ese mismo fin de semana se retomó el básquetbol, estaba el fútbol, había muchos otros deportes que mueven gente, mucha gente, no solo el público, que estuvo ausente. O sea que en realidad fueron varias las reactivaciones que ocurrieron casi al mismo tiempo y el impacto es el que estamos viendo, y parecería que no hay que tenerlo como inquietud.
LA —No, hay que observarlo y vigilarlo, que es la función de la vigilancia epidemiológica, detectar cambios de comportamiento y actuar precozmente, antes de que no sea posible controlar. Ahí es donde está el foco hoy, y los países están poniendo esfuerzos en eso justamente.
EC —Vayamos a por qué Uruguay logra estos resultados. La semana pasada, en una de las conferencias de prensa, el director de la OMS, Tedros Adhanom, destacó que aunque las Américas han sido la región más afectada, Uruguay ha reportado el menor número de casos y muertes de covid-19 en América Latina, tanto en total como per cápita. ¿Por qué? El director general de OMS consideró que ese resultado no fue por accidente y explicó lo siguiente: “Uruguay tiene uno de los sistemas de salud más robustos y resilientes de América Latina, con una inversión sostenible basada en el consenso político sobre la importancia de invertir en salud”. ¿Cómo vieron ese enfoque?
LA —Creo que ahí hay dos grandes vertientes que hay que analizar. Por un lado está esa a la que el director general de la OMS hizo referencia, que tiene que ver con la respuesta del sistema de salud como tal. Después de la epidemia de ébola en 2014 en África Occidental, surgió este concepto al que él hace referencia, el de sistemas de salud resilientes. Se le puso ese nombre justamente en contraposición a sistemas de salud débiles, fragmentados, que no tienen capacidad de dar respuesta a un evento de esta naturaleza. Eso está relacionado con el impacto que el evento tiene en un país, qué capacidad tiene de absorber un número creciente de casos, dar respuesta, seguimiento, diagnóstico, tratamiento, si requiere ingreso hospitalario y demás. Eso por un lado. En ese caso nosotros tenemos indicadores duros que sugieren que es efectivamente así, tenemos uno de los indicadores más altos de la región en personal de salud per cápita –enfermeros y médicos–, camas de cuidados moderados e intensivos –en muchos casos estamos por encima de varios países europeos, por ejemplo, que vivieron este evento muy duramente– e inversión pública, gasto público en salud, porcentaje del PBI invertido en el sistema nacional de salud y en la cobertura universal, que no es un factor presente en muchos de los países que fueron duramente golpeados por la pandemia.
EC —Cobertura universal; ¿de qué estamos hablando?
LA —Cobertura universal quiere decir básicamente que los Estados tomen a cargo la responsabilidad de proveer acceso libre a sus ciudadanos, sin restricciones, entendiendo la salud como un derecho genuinamente y proveyendo esos servicios. No todos los países tienen esa visión de la salud, en muchos casos el mercado de la provisión de servicios privados domina la prestación de servicios y en esos casos, como ha pasado en algunos países muy golpeados, por ejemplo, el subsector privado derivó sus pacientes al subsector público, en el entendido de que este es un problema de salud pública y no era su problema. Eso pasó por ejemplo en España, donde los pacientes eran derivados sistemáticamente al subsector público haciendo que colapsara rápidamente. Acá no podemos dividir lo epidemiológico de la infraestructura y la capacidad y de cómo un país visualiza, conceptualiza qué es la salud y cómo da respuesta a las necesidades de provisión de servicios de salud para sus habitantes.
EC —Tal vez esté vinculado con lo que señalaba recién, pero por las dudas lo añado: en algunas otras de las entrevistas que hemos hecho sobre este tema se resaltaba que tenemos un sistema integrado de salud, que tampoco es algo muy extendido.
LA —Exactamente, lo común son los sistemas de salud fragmentados, con múltiples prestadores, privados, públicos, mixtos, o de diferentes tipos, cooperativas, corporaciones, pero no hay una coordinación interna, no hay una rectoría central que establezca las reglas de juego, porque si uno lo deja librado a las reglas del mercado por supuesto que la prestación de servicios pasa a ser un bien de mercado más. Pero con la concepción de que la salud es un derecho, algunos países han tomado la decisión de decir “esto es un derecho que nosotros vamos a garantizar”, en el caso Uruguay tenemos un sistema que garantiza el acceso universal, un catálogo de prestaciones que es igual para todos, no importa qué prestador elijamos, y eso evidentemente en algún nivel impacta en cosas como lo que estamos viviendo hoy.
EC —Me lo mencionaba por ejemplo algún jerarca del MSP a propósito de las medidas que en determinado momento hubo que tomar con respecto a los residenciales de ancianos, “que pudiéramos habernos reunido fácilmente con representantes del sistema público, ASSE, mutualistas, seguros privados, y entre todos combinar, coordinar cómo vamos a distribuir el seguimiento, la atención para que cada uno de los residenciales tuviese una institución encargada de la vigilancia, del control, eso en algún momento hasta me parecía algo utópico, algo maravilloso”, señalaba que ese era un ejemplo de algo que en otros países no se puede hacer.
LA —Imposible, realmente sería imposible. Incluso si uno mira ejemplos concretos de países que han tenido problemas serios, por ejemplo Perú, además de no tener un sistema de este tipo, tiene una seguridad social bastante débil y hay una proporción de individuos en la informalidad muy alta. Cuando estamos tratando con un evento en el cual le pedimos a alguien que vaya a su casa por 14 días o por 7 días y testearse, eso indefectiblemente tiene que estar atado a una protección social de ese individuo, porque deja de comer, deja de percibir sus ingresos, su cobertura de salud, los beneficios sociales para su familia. Entonces esto no puede ser conceptualizado como una enfermedad infecciosa que requiere un tratamiento en un hospital, esto es mucho más que eso. Si yo no puedo irme a mi casa siete días, lógicamente voy a salir a buscar trabajo para alimentar a mi familia. Por suerte la gente sigue haciéndolo, porque hay cosas que están por encima de eso.
EC —Otro elemento del sistema de salud que también es bastante original de Uruguay es la extensión del servicio de emergencias médicas a domicilio.
LA —Absolutamente, esa es una de las cosas que nos distinguen en el mundo, nosotros tuvimos el primer sistema de atención prehospitalaria conocido como tal en la región y probablemente en gran parte del mundo. Y no es muy común que en un país uno pueda levantar un teléfono y pedir un médico a domicilio como un delivery, eso no existe en gran parte del mundo. O sea que tenemos un acceso al sistema de salud que es una envidia seguramente en muchas partes del mundo, aun siendo un país pequeño como somos.
EC —Por acá tenemos entonces factores que claramente han incidido en el resultado que viene teniendo Uruguay en el manejo de la emergencia sanitaria. ¿Qué otros?
LA —Después está la dimensión epidemiológica del evento, por qué esta dinámica de transmisión, que es lo que llama más la atención, quizás lo que se ve más respecto a lo que hablábamos anteriormente, lo que rompe más los ojos: ¿por qué cientos de miles de casos, millones de casos, hospitales desbordados, colapsados, y eso no lo vemos aquí? Hay muchas hipótesis, ojalá en algún momento podamos evaluar y probar cuál o cuáles de ellas explican mejor el fenómeno. Pero si uno mira cuáles son los determinantes de la transmisión, qué es lo que hace que haya más casos, qué es lo que hace que una persona enferme a más personas, contagie a más personas, uno de los puntos que claramente nos distingue del resto del mundo y de la región es nuestra interacción social. Ese es uno de los factores que en la fórmula matemática que explica cuántos casos secundarios produce un caso, el famoso indicador R, que es el número promedio de casos secundarios que genera una persona enferma, está determinado por nuestras interacciones sociales. Si yo vivo en la ciudad de Nueva York y para ir a trabajar me tomo el metro, voy a tener un número de interacciones diarias con un número de personas ridículamente alto; en nuestro caso, siendo un país pequeño y poco poblado en términos de densidad, la probabilidad de ese número de interacciones va a ser mucho menor, lógicamente, yo voy a trabajar hoy, me tomo el ómnibus, voy a interactuar como mucho con 30 o 40 personas, entonces la escala es muy distinta. Ese determinante –no estoy diciendo que esa sea la explicación– es algo que hace que seamos diferentes.
Si uno trata de visualizar por ejemplo cuál es el evento masivo más grande que tenemos en el Uruguay, quizás el evento en el que nos juntamos más sea el clásico, que lleva 60.000, 70.000 personas, uno entra, sale, se toma el ómnibus o camina. ¿Cuántos de esos eventos tenemos? Dos, tres por año. Ese es el evento más masivo que tiene el Uruguay como tal, como país. Tenemos un aeropuerto principal, un puerto principal y estamos comparándonos con países que tienen 60 aeropuertos internacionales, con cientos de miles de vuelos anuales, millones de vuelos anuales algunos de ellos, y nosotros somos un país pequeño, con poca interacción, tanto interna como externa. Si bien no somos una isla, obviamente, no estamos aislados del mundo, sí tenemos condiciones diferentes de las de otros países, eso es innegable. [No podemos] comparar Montevideo con Londres o con San Pablo o con Lima, es una escala totalmente distinta es términos de interacción humana.
EC —Así que por un lado la escala, el tamaño del país, pero por otro lado la densidad de la población, esos dos factores han sido importantes.
LA —La densidad es un subrogante de ese número de interacciones probablemente, cuanto más densamente poblada está una zona, más probabilidad de interacciones más estrechas entre las personas, contacto más estrecho. Recuerden que este es un evento que se transmite eficientemente en espacios restringidos, en contacto estrecho con las personas, la enorme mayoría de los casos en Uruguay están asociados estrechamente con alguien, no es gente que iba caminando por la calle y enfermó aleatoriamente, se requiere un contacto estrecho. Nosotros tenemos muchas menos interacciones de ese tipo que en otras partes del mundo y eso es un factor innegable.
EC —Y parece una ventaja no tener subte, porque podríamos tener ciudades chicas, Montevideo podría ser efectivamente la urbe más importante del país y tener subte, con un millón y medio habitantes, un millón y medio y algo, se nos podría haber ocurrido tener subte y de haberlo tenido quizás estaríamos con algún problema más. ¿Puede ser?
LA —Es muy posible, en la medida en que haya más interacciones. Cualquiera de nosotros que haya estado en otra parte del mundo sabe que hay multitud de eventos simultáneos de decenas de miles de personas: shows en múltiples sitios –arenas, teatros, museos– de decenas de miles de personas. Nosotros no vivimos esa dinámica poblacional, no la tenemos, quizás algún día sí, pero hoy no, y eso quizás nos dio una ayuda en este caso.
EC —¿Qué otros factores pueden haber incidido?
LA —Claramente la capacidad diagnóstica jugó un rol muy importante.
EC —Pero la capacidad diagnóstica no la teníamos en el instante mismo en que esto arrancó, la generamos de manera muy rápida también.
LA —Ningún país del mundo la tenía porque el virus era desconocido, por lo tanto no se podía tener capacidad de diagnosticar un virus que no existía. Inicialmente los tests diagnósticos los proveyó la OMS, en tanto no había un productor, no podíamos salir a comprarlo a un laboratorio. Pero el país tomó la decisión de desarrollarlo y los investigadores que aportaron en esto hicieron una contribución significativa a que el país tuviera una capacidad de respuesta que no tenía, que ningún país tenía, algunos lo hicieron más rápido y otros más lento. Uruguay se destacó entre otras cosas por eso y atado a la respuesta, al control del evento, a la búsqueda de las cadenas de transmisión y la supresión de esas cadenas de transmisión o intentar suprimir esas cadenas de transmisión, eso también llevó a este resultado. No todos los países pueden desplegar esa capacidad diagnóstica y con un número pequeño de casos ir atando cabos en cada una de las cadenas de transmisión. Nosotros pudimos hacerlo hasta ahora, por suerte, porque hubo un esfuerzo colectivo para hacerlo y porque tenemos la ventaja de la escala pequeña, cosa que tampoco es menor.
EC —En el análisis hay que agregar también la forma como se resolvió actuar, el momento del desarrollo de la epidemia en Uruguay en que se tomaron las primeras decisiones, el tipo de medidas que se tomaron y la actitud en respuesta de la población.
LA —Sí; no tenemos indicadores duros para expresar eso, confirmar lo que presumimos, que es que hay un alto acatamiento de la población, no lo tenemos porque no se ha medido, pero hay una presunción a nivel técnico o una sensación quizá de que la gente realmente está adhiriendo a las medidas, cree en las medidas, confía en las recomendaciones técnicas, confía en las recomendaciones de los grupos que están asesorando, del Grupo Asesor Científico y de técnicos que están participando en la respuesta a ese evento, y en tanto hay confianza es más fácil adherir a algo en lo que uno confía. Si yo veo algo en lo que no confío, es muy difícil; de igual forma, si yo no veo un riesgo, tampoco voy a acatar medidas, por qué las acataría si no percibo que hay un riesgo. Entonces está coincidiendo que la gente percibe un riesgo, hay mucho temor, sin duda, persiste al día de hoy, y ese temor, junto a la confianza en que esta recomendación que se está haciendo es la correcta, ha llevado probablemente a niveles de acatamiento altos. No tenemos cómo medirlo en este momento, pero seguramente se hará retrospectivamente y sabremos con certeza si fue así o no.
EC —Y lo otro que mencionaba, el hecho de que el 13 de marzo mismo, ante la aparición de los primeros casos se haya resuelto la suspensión de las clases, la suspensión de las actividades que implicaban aglomeraciones de personas, supongo que el timing de esas decisiones jugó su papel.
LA —Sí, hubo una ventana de oportunidad que se puede perder si la transmisión se vuelve intensa y sostenida y ya no hay tiempo para volver atrás, una vez que los engranajes se ponen en marcha, sin duda. También es cierto que frente a la incertidumbre a veces se toman medidas excepcionales, cuando uno no tiene toda la evidencia, toda la información, que a la postre resultan innecesarias. Por ejemplo, toda la situación con los niños, la experiencia de mandar a separar a los niños del resto de la población. Eso en retrospectiva fue rectificado, afortunadamente, y de hecho hoy las escuelas van a volver a parte de su dinámica habitual, los colegios privados a su horario completo. Es factor ilustra cómo en salud pública –en salud pública disciplina, no me refiero al MSP– tenemos que ver todo el fenómeno. Covid es un fenómeno, pero la salud de la población es covid y el resto de las cosas, tanto física, su salud biológica, como su salud mental, porque hay gente que aunque quiera ser protegida no desea estar encerrada en su casa, no desea dejar de abrazar a sus nietos, no desea dejar de tener interacción social y es libre de hacerlo siempre que no ponga en riesgo a terceros. Si usan protección individual, son libres de valorar el riesgo y tomar la decisión que entiendan más correcta porque vivimos en un país que valora esa libertad. Según ese precepto se han ido rectificando algunas cosas, mejorando otras y hemos encontrado un equilibrio muy razonable entre volver a una vida “normal” y mantener medidas de control que son necesarias en el escenario en el que estamos.
***
EC —Miremos hacia delante, porque suponiendo que hayamos entendido todos el estado de la crisis sanitaria, cómo hay que evaluarlo, qué significan los números, suponiendo que hayamos perdido la preocupación, el temor que yo sé que mucha gente tenía por los números más recientes, estos de estos días, de esta semana, igual estamos moviéndonos en un terreno muy incierto. Entonces, por delante tenemos algunos episodios que también han generado preguntas, las elecciones del 27 de setiembre, la reapertura gradual de fronteras, la participación de equipos uruguayos en la Copa Libertadores, la temporada de verano que vendrá después. ¿Entonces?
LA —Se abre en escenario ahora que está en discusión, es lo que estamos discutiendo tanto a nivel nacional como a nivel internacional: cómo seguir a partir de ahora. Hay por un lado una incertidumbre aún importante sobre la factibilidad de conseguir una herramienta que sea efectiva, que sea asequible, a la que podamos acceder todos los países por igual, indistinto de que sean grandes potencias o países pequeños. O sea que aún tenemos esa incertidumbre de si podremos o no tener en un escenario realista una vacuna en el tiempo en que la necesitamos. La realidad marca que aunque se consiguiera una vacuna en un escenario temporal razonable, que nunca es menos de meses a semestres, igual se va a necesitar un tiempo para que se vacunen suficiente número de personas para que la transmisión se ralentice, para que la transmisión ceda.
Por lo tanto se impone entender que vamos a lidiar con este fenómeno por un tiempo, todos tenemos que ir haciendo ese proceso. Desde esa sensación de que estamos guardados en casa esperando a que nos den luz verde para salir tendríamos que ir haciendo el proceso de entender que no va a ocurrir de esa forma. No va a haber una solución mágica, es un nuevo virus que se va a seguir transmitiendo a otras personas como se transmiten los demás virus, y con el cual vamos a tener que coexistir, vamos a tener que convivir. La pregunta más importante es qué estamos dispuestos a cambiar de nuestras vidas, qué estamos dispuestos a dejar de hacer, qué estamos dispuestos a cambiar en nuestra dinámica social para evitar brotes grandes de este evento, que es básicamente el objetivo.
Yo personalmente visualizo que este evento, por sus características, se va a transformar en lo que llamamos una endemoepidemia, es decir, una enfermedad de la que siempre tenemos casos, más o menos pero siempre tenemos, y por momentos puede salirse un poco de las gráficas y transformarse en una epidemia, como pasa con la influenza, con el virus respiratorio sincicial y con otros tantos virus que nos aquejan. La diferencia es que en este caso somos un poco más agresivos por el riesgo de las poblaciones más vulnerables.
¿Qué estamos dispuestos a cambiar en esta nueva normalidad? Personalmente yo soy afín a pensar que la nueva normalidad no es definida verticalmente, de arriba abajo, sino más bien de abajo a arriba.
EC —¿Qué quiere decir eso?
LA —Es un constructo social, yo puedo decirle como gobierno a una población “dejen de besarse”, pero si la gente, todos nosotros, no estamos dispuestos a ceder en eso como parte de nuestra dinámica social, porque es parte de quiénes somos como seres humanos, probablemente no lo dejemos de hacer. Entonces va a haber una especie de homeostasis en esa dinámica en la que nosotros cedemos ciertas cosas pero probablemente mantengamos otras que son caras para nuestra vida social y yo personalmente me alegro de que así sea. Nosotros tenemos por delante, junto con el Grupo Asesor, un trabajo conjunto con el MSP para por ejemplo asesorar con respecto a la vacuna, si es que contamos con una vacuna, cuándo, cómo, qué rol va a cumplir en la estrategia de control.
EC —Mirá esta pregunta que llega de la audiencia y que creo que es muy pero muy sensible: “¿Qué se hará con los residenciales de ancianos?”. Cuenta la oyente: “El residencial donde vive mi madre es superestricto, mi madre está muy afectada por el aislamiento al que se ve sometida. ¿Entonces?”.
LA —Es un poco lo que decía recién, hay una especie de punto de encuentro entre lo que bajamos como recomendación o en algunos casos como norma obligatoria y lo que las personas desean para sí mismas, siempre que no estemos lidiando con exponer a un tercero un riesgo, por supuesto, ahí aplican normas porque vivimos en una sociedad y hay normas que cumplir cuando ponemos en riesgo a otros que no eligieron ser expuestos. Pero cuando se trata de la protección del individuo hay un consenso que alcanzar, hay un acuerdo al que llegar y las recomendaciones están para eso, justamente, para orientar una conducta, pero no son mandatorias.
La salud es todo, es la salud biológica y la salud mental, si la persona valora el hecho de no ser aislada porque desea ver a sus familiares tiene la libertad de hacerlo. Cuando uno está en una institución, obviamente tiene que regirse por las normas que regulan esa institución, y las instituciones de larga estadía para adultos mayores son los lugares donde más eventos y más severos han ocurrido en todo el mundo, y esa es la razón por la cual las pautas allí son mucho más estrictas, porque un brote en un residencial puede llevar a la muerte de mucha gente.
Pero siempre hay que encontrar un balance entre la salud biológica y la salud mental, porque no alcanza con sobrevivir al covid, uno tiene que poder vivir también, y esas personas también tienen derecho a interactuar con sus seres queridos. Ese es uno de los puntos más controversiales y que más nos quedan por debatir internamente, cómo lidiar con esas situaciones: el abuelo que quiere abrazar a sus nietos con todo el derecho, la persona que está en un residencial que desea ser visitada, la persona que está en un hospital y hay restricción de visitas. En fin, hay una serie de factores que coliden con razones de protección social y derechos individuales que en algún lugar se encuentran y tenemos que desenmarañar ese conflicto.
EC —No sé si te queda algún aspecto a mencionar, por ejemplo en esto que veníamos mencionando, lo que viene, el futuro.
LA —En el futuro vamos a tener que ver qué rol va a cumplir la vacuna, ver si va a cambiar la dinámica de esto. El GACH va a participar junto con el ministerio en una comisión para definir eso. Y socialmente está esa conversación que tenemos que tener todos, donde se juntan el derecho individual, el derecho colectivo, qué estamos dispuestos a hacer para controlar este evento, y cómo protegemos el otro bien público que es la salud mental de las personas, la salud colectiva de las personas. Por eso hablamos de distanciamiento físico y no social, no hay que aislar a las personas, es muy grave el daño que puede ocasionar en adolescentes, en niños pequeños que pierden su oportunidad de contacto escolar. Eso todo tenemos que poder discutirlo.
Transcripción: María Lila Ltaif
***